「醫生,我月經來時總是好痛好痛喔……。」
經痛在門診是一個非常非常常見的問題,讓每個月要感受一次的女生們非常困擾。
經痛的分類
經痛主要有分成原發性經痛與繼發性經痛兩種。
- 原發性經痛是生殖器官無明顯病變所導致的月經。
- 繼發性經則痛是由於生殖器官病變像是子宮內膜異位、子宮腺肌病、盆腔炎等病變引起。
為什麼會造成原發性痛經?
- 子宮部分:
子宮頸狹窄,子宮過度屈曲,都可能使經血流出不暢,以致經血瀦留宮腔,刺激子宮收縮而引起痛經;子宮發育不良致子宮收縮不協調,可導致血管供血異常,子宮肌層組織缺血缺氧,引起子宮異常收縮而致痛經。
- 內分泌部分:
排卵後在孕激素的作用下,子宮內膜合成和釋放PGs明顯增加,誘導子宮收縮。這些收縮是無節律的或不協調的,發生頻率很高(每10分鐘超過4或5次),通常從基礎張力(超過10mmHg)然後增強到高的子宮內壓力(經常超過150-180mmHg有時超過400mmHg)。當子宮壓力超過動脈壓力,發生子宮缺血與厭氧代謝物積累,刺激type C疼痛神經元導致痛經。
痛經患者子宮內膜和經血中的PGs含量較正常婦女明顯增高,此外在都普勒超音波下也可以見到原發性痛經患者與正常婦女相比子宮動脈血流阻力較高。
子宮內膜分泌PGs正常會呈週期性變化,增生晚期和分泌期前列腺素E2(PGE2)和前列腺素F2a(PGF2a)有2次峰值,月經期達高峰。
原發性經痛的風險因子有哪些?
風險因子包含年齡<30歲,BMI<20 kg / m2,吸煙,初經小於12歲,月經週期較長/出血時間較長,月經量不規則或過重,以及性侵犯史。分娩次數多或是分娩的年齡較早則會降低原發性痛經的發生率。
原發性月經的臨床表現
疼痛發生在1-2天之前,或隨著月經出血開始,然後在12到72小時內逐漸減少。反覆性發生在大部分月經週期中。疼痛表現常是痙攣和間歇性強烈的,但可能是一種持續的鈍痛。通常局限於下腹部和恥骨上區域。常在中線疼痛最強烈。
那繼發性痛經發生的原因又是哪些?
當有明確的器質性異常時,且疼痛由該原因引起時,這種痛經稱為繼發性痛經。
原因常見的有:子宮內膜異位、盆腔感染性疾病、宮內節育器、子宮腫瘤和卵巢囊腫等等。
大約有5%的育齡婦女患有子宮內膜異位,是繼發性痛經最常見的婦科原因之一。疼痛不局限於經期,疼痛性質可為非週期性或慢性疼痛,亦可有性交疼痛。
盆腔炎在15至25歲的女性中最常見。特點是下腹部疼痛,通常是雙側的,輕度至重度都有可能。疼痛的發作通常是在經期或不久之後,在性交或動作刺激時可能會惡化。有時會發生異常子宮出血,陰道分泌物增加,尿道炎,直腸炎,發熱和寒顫等情況。
子宮腺肌症則通常在35歲以後出現痛經(原發性痛經的女性通常在25歲之前出現症狀)。疼痛常常局限於月經,但也會發生非循環性慢性盆腔疼痛。

圖一 造成繼發性經痛的原因 圖片來源:UpToDate
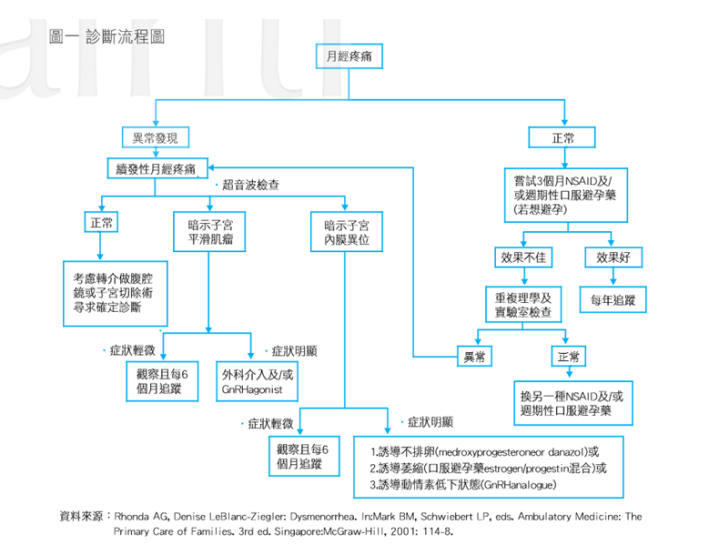
圖二 月經疼痛的診斷流程 圖片來源:家庭醫學會
經痛的西醫治療
- 原發性經痛:目前NSAID為最主要治療的藥物,口服避孕藥有效率達到90%以上,鈣離子通道阻滯劑、解痙鎮靜劑、受體激動劑、維生素E等均是有效的治療藥物。
- 繼發性經痛:治療主要在於改善原發病。對於痛經通常為對症治療。
Reference:
- UpToDate-Primary dysmenorrhea in adult women: Clinical features and diagnosis
- UpToDate-Treatment of primary dysmenorrhea in adult women
- 原發性經痛的診斷與治療-台灣家庭醫學醫學會
- 痛經中西醫研究概況 李翠容(Chuei-Rong Lee) ; 羅頌平(Song-Ping Luo) ;臺灣中醫科學雜誌 5卷1期 ( 2010/08) , 24-31